Торакоскопическая стволовая ваготомия:
![]() Подготовка. Премедикация. Анестезия.
Подготовка. Премедикация. Анестезия.
![]() Расположение больного, бригады,
оборудования.
Расположение больного, бригады,
оборудования.
ТОРАКОСКОПИЧЕСКАЯ СТВОЛОВАЯ ВАГОТОМИЯ (ТСВТ).
Торакоскопическая стволовая ваготомия (ТСВТ) не получила распространения в клинической практике. Зарубежные хирурги при язвенной болезни двенадцатиперстной кишки применяют СПВ и различные виды комбинированных операций и не встречаются с пептическими язвами после резекций желудка, где эта операция могла бы широко применяться. Лишь отдельные хирурги (F. Dubois, М. Dudai, К. Wittmosser, Н. Laws, В. Мс. Kernan) прибегают к стволовой ваготомии, используя эндоскопическую технику. В России методом выбора при язвенной болезни является резекция желудка и частота разнообразных "пострезекционных" синдромов, в том числе пептические язвы, отмечается более чем у 15 - 20% больных (М. И. Кузин, Ю. М. Панцырев, Н. С. Утешев). Думается, что операция ТСВТ, впервые выполненная нами в 1993 г., может быть широко использована у этой тяжелой категории больных, так как различные виды хирургических операций технически трудны и травматичны, а результаты оставляют желать лучшего.
Трудности первых операций ТСВТ обусловлены замкнутостью пространства обследуемой полости, сокрытием средостения легким, связочным аппаратом, аортой, благодаря чему создается плоскостное малоконтрастное восприятие операционного поля. Необходимы навык и знание топографии органов грудной клетки и средостения, чтобы правильно избрать направление к зоне операции - пищеводу. Пищевод располагается правее аорты и скрыт медиастинальной плеврой, окружаю щей жировой тканью и соединительнотканными образованиями.
С помощью 0° оптики невозможно или трудно осуществить обзор пищевода. Очень помогает наличие толстого зонда в пищеводе, перемещения которого хорошо воспринимаются оптикой. Для ориентации надо учитывать направление хода ребер.
Главная цель операции ТСВТ - обнаружение и пересечение всех стволов блуждающих нервов в нижнегрудном наддиафрагмальном отделе пищевода, где не мешают сердце и корень легкого. По мнению некоторых авторов (К. Wittmosser, 1992), наиболее рационально и просто пересекать блуждающие нервы под дугой аорты ниже отхождения от них главной группы бронхиальных ветвей и бифуркации бронхов.
Топография блуждающих нервов в нижнегрудном отделе пищевода разнообразна, и нет единых взглядов в литературе по этому вопросу (С. С. Юдин, 1954; L. Dragstedt, 1943; К. Jackson, 1948; О. Alexiu, 1970; L. Hollender, Marrie, 1978; К. Wittmosser, 1992). Передний и задний нервы в виде одиночного ствола встречаются в нижнем отделе пищевода в 85 - 90% наблюдений; могут сливаться из нескольких стволов и разделяться на множественные ветви в 6% - 45% наблюдений.
Схема топографии блуждающих нервов L. Hollender была представлена выше. Одна из ветвей заднего нерва может проходить у аорты и интимно с ней спаиваться, чем обусловливаются опасности его выделения. Между передним и задним стволами могут быть коммуникантные ветви. Задний ствол более мощный и может достигать 5 - 7 мм в диаметре, а передний – 2 - 5 мм. Нервы располагаются в жировой и соединительной тканях и представляют собой гладкие блестящие желтоватые упругие тяжи, легко различаемые при обзорной эндоскопии и диссекции. Однако веточки нервов даже при увеличительной эндоскопии не просто отличить от сосудов и мышечных волокон, если нерв интимно прилегает к пищеводу.
Показания. ТСВТ показана:
1. при рецидивах язвенной болезни после:
а) резекции желудка;
б) различных видов ваготомий с дренирующими желудок операциями;
2. неосложненной язвенной болезни 12-перстной кишки (F. Dubois).
Стволовая ваготомия оставлена как метод лечения не осложненной язвенной болезни в связи с развивающимся гастростазом. Однако F. Dubois вернулся к этой операции, продемонстрировал опыт более 20 торакоскопических операций и указал на возникшую необходимость в эндоскопической дилятации привратника только у 2 больных.
Проведение операции ТСВТ не требует специального оборудования, и хирург может обойтись стандартным набором для холецистэктомии, включающим зажимы, диссекторы, крючок, клипаппликатор. Лишь для ретракции легкого необходим надежный инструмент (ретракторы - "трилистник", бэбкокк).
Подготовка. Премедикация. Анестезия.
Подготовка и премедикация стандартны. В связи с необходимостью ретракции легкого при обнажении пищевода и работе на средостении показана раздельная интубация легких и выключение во время операции левого легкого.
Расположение больного, бригады, оборудования.
Операция ТСВТ производится в стандартном положении больного для левосторонней торакотомии на правом боку. Хирург и ассистент располагаются слева у спины больного, а операционная сестра с инструментальным столиком и, возможно, второй ассистент - справа от операционного стола. "Стойка" с монитором и оборудованием размещается справа от больного, напротив хирурга, а система аспирации и промывания - слева.
Операция ТСВТ включает следующие этапы:
1. выбор оперативных доступов;
2. создание пневмоторакса, введение лапароскопа и ревизия органов грудной клетки;
3. обнажение пищевода;
4. проведение ваготомии;
5. завершение операции.
Операция ТСВТ выполняется из 3-х или 4-х оперативных доступов (рис. 60). Троакары мы вводим в следующих точках:
1. 8 межреберье по средней подмышечной линии (10-мм троакар для лапароскопа 30°);
2. 8 межреберье по передней подмышечной линии (10-мм троакар для инструментов);
3. 6 межреберье по задней подмышечной линии (10-мм троакар для инструментов, клипаппликатора);
4. 8 межреберье по задней подмышечной линии (5 - 10-мм троакар для ретрактора легкого).
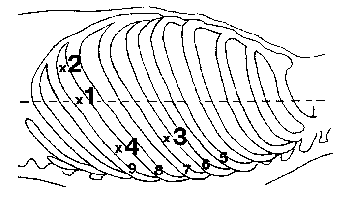 Точку
3 мы сначала избирали по передней
и средней подмышечным линиям, но изменили ее, так как убедились, что сердце
может мешать инструментам при мобилизации пищевода и обработке блуждающих нервов.
Точку
3 мы сначала избирали по передней
и средней подмышечным линиям, но изменили ее, так как убедились, что сердце
может мешать инструментам при мобилизации пищевода и обработке блуждающих нервов.
В 1 - 3 точках мы вводим 10-мм троакары, что обеспечивает большую свободу действий при замене инструментов в зависимости от ситуации.
Экспозиция пищевода на начальном этапе операции затрудняется легким, закрывающим поле зрения, и наличием своеобразной плоскостной картины изображения операционного поля, в которой трудно определить локализацию пищевода. Помогают определить расположение пищевода мобилизация легкого пересечением легочно-плевральной связки; пульсирующая аорта, за которой лежит пищевод; перемещения толстого зонда в просвете пищевода.
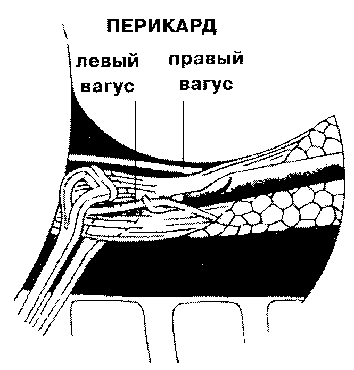 Рис. 1. Схема торакоскопической ваготомии по F. Dubois.
Рис. 1. Схема торакоскопической ваготомии по F. Dubois.
Тракцией легкого вверх и книзу (по Dubois - вверх и кпереди) натягивается легочно-плевральная связка и пересекается на протяжении 2 - 3 см электрокаутером (крючок, ножницы). Необходимо быть внимательным при проведении этого этапа, так как прямо под связкой лежит аорта и есть опасность ее травмы при неосторожных движениях инструментами.
Перемещениями зонда идентифицируется проекция пищевода, лежащая над ним плевра захватывается зажимом и рассекается над пищеводом вверх и вниз на протяжении 3 - 4 см, больше в сторону диафрагмы до ее пищеводного отверстия. Края плевральных листков с подлежащей тканью ту по препарируются, обнажается и мобилизуется пищевод. Препаровку надо вести предельно осторожно в направлениях вокруг пищевода и к пищеводному отверстию диафрагмы. Зонд обязательно извлекается из пищевода, чтобы он был подвижней. Неважно, какой нерв мобилизуется и пересекается первым. Для обнаружения переднего рассеченный листок медиастинальной плевры приподнимается зажимом, отпрепаровывается вдоль пищевода. В тканях между плеврой и пищеводом обнаруживается ствол нерва в виде желтоватого упругого плотного тяжа. Нерв приподнимается диссектором или крючком и отпрепаровывается на протяжении 3 - 4 см. Внимательно осматривается вся полуокружность пищевода в поисках второго ствола переднего нерва и его ветвей. Нерв клипируется во избежание кровотечения, и иссекается сегмент длиной 1,5 - 2 см для гистологического исследования.
В поисках заднего ствола блуждающего нерва пищевод отодвигается вправо и вверх (т.е. книзу и кпереди) и без труда обнаруживается его мощный ствол. Он захватывается диссектором в области иссечения (или диссектор проводится под него), приподнимается и выделяется вниз и вверх, в поисках другого ствола и коммуникантных ветвей. Выделение производится тупо и с помощью электрокаутера. Как и передний, задний ствол блуждающего нерва иссекается между клипами в пределах 2 - 1,5 см.
После пересечения нервных стволов пищевод становится подвижным. Производятся тщательная ревизия его на протяжении, исключение других стволов, повреждений стенок, гемостаз.
Операция заканчивается дренированием плевральной полости через один из нижних троакаров. Удаляются троакары из 2 - 4 точек. Легкое расправляется. Мы произвели дренирование только в 4 из 8 операций. Газ легко эвакуируется аспирацией через дренаж и раздуванием легкого. Контроль за полнотой расправления легкого нетрудно осуществить эндоскопически. Операция завершается фиксацией дренажа и налаживанием аспирационной системы любого способа.
Работ по операциям ТСВТ очень мало в мировой литературе, что затрудняет оценку ее эффективности. К 1995 году лишь F Dubois имел опыт более двух десятков операций, и они касались лечения неосложненной язвенной болезни двенадцатиперстной кишки. Были еще единичные работы (Н. Laws, 1994; М. Dudai с соавт., 1995), включающие 2 - 6 операций.
Результаты 8 операций при пептических язвах анастомозированной тощей кишки поразили нас больше, чем все другие эндоскопические операции, которые мы проводили.
На следующий день после операции (тотчас после удаления дренажа) жалоб больные практически не предъявляли, в обезболивающих препаратах не нуждались, выписывались на 2 - 4 сутки. Осложнений никаких не было.
Наши пациенты были в возрасте 25 - 42 лет с язвенным анамнезом 3 - 15 лет, сроками возникновения рецидивов после резекций желудка - 1 - 2 года и сроками операции после резекций желудка - 3 - 9 лет. Клинически у 48% больных рецидивы проявлялись болями и образованием язвенных дефектов 0,5 - 3 см, а у 52% - кровотечениями.
Длительность первых операций достигала 80 -100 минут, а последующих - не превышала 60 минут.
Сроки послеоперационного обследования колебались в пределах 6 - 24 месяцев. Неудовлетворительный результат отмечен лишь у 1 пациентки, у которой после тяжелого стресса через 6 месяцев после операции возникли боли в желудке, а при гастроскопии обнаружены эрозии в анастомозированной петле кишки и слабо положительная реакция с "конго красным". Медикаментозное лечение быстро купировало рецидив болезни.
У всех остальных больных сразу после операции исчезли клинические проявления, язвы зажили в течение 7 - 12 дней путем эпителизации. Поразило одно наблюдение - кратерообразная язва диаметром 3 см зажила за 8 дней! При исследовании кислотопродукции проба с "конго красным" была отрицательной, при эндоскопической рН-метрии - базальная анацидность.
Результаты F. Dubois (1993) у 22 больных с язвами двенадцатиперстной кишки после операции ТСВТ прекрасны: никаких осложнений, только у 3 больных потребовалась эндоскопическая баллонная дилятация привратника в связи с нарушением моторно-эвакуаторной функции желудка.
В заключение хотелось бы вспомнить, что результаты различных видов хирургических операций при пептических язвах после резекции желудка, частота которых достигает 4 - 10%, не могут удовлетворить хирургов: резекция дает летальность 4 - 10%, ваготомия – 1 - 2%, ваготомия с резекцией – 4 - 6% (А. С. Ермолов, М. И. Кузин, Ю. М. Панцырев, В. С. Савельев, А. Ф. Черноусов, А. А. Шалимов).
В свете этого торакоскопическая стволовая ваготомия имеет перспективы стать методом выбора в лечении этих больных, подкупая быстротой, технической простотой и эффективностью и не требуя никакого специального оборудования и инструментов.
В заключение хотелось бы еще раз подчеркнуть, что с внедрением лапароскопических технологий открылась новая глава в хирургии неосложненных дуоденальных язв. Хорошие непосредственные результаты безусловно привлекут внимание хирургов. Однако правы те хирурги, которые отмечают, что только анализ отдаленных (через 5 лет) результатов операции может ответить на вопрос о ее эффективности. Это относится и к лапаро- (торако) скопическим ваготомиям. Несомненно, что операции технически выполнимы во всех вариантах, малотравматичны, послеоперационный период отличается легкостью и кратковременностью, и больные быстро возвращаются к нормальному образу жизни и трудовой деятельности.